Pod koniec 1995 roku Światowa Organizacja Zdrowia (WHO) ustanowiła dzień 24 marca Światowym Dniem Walki z Gruźlicą.
1 Zrozumienie gruźlicy
Gruźlica (TB) to przewlekła choroba gruźlicza, zwana również „chorobą gruźlicy”. Jest to wysoce zaraźliwa, przewlekła choroba gruźlicza, wywoływana przez prątki gruźlicy atakujące organizm ludzki. Nie ma ona wpływu na wiek, płeć, rasę, zawód ani region. Wiele narządów i układów organizmu ludzkiego może zachorować na gruźlicę, spośród których gruźlica jest najczęstszą.
Gruźlica to przewlekła choroba zakaźna wywoływana przez prątki gruźlicy (Mycobacterium tuberculosis), które atakują narządy całego organizmu. Ponieważ częstym miejscem zakażenia są płuca, często nazywa się ją gruźlicą.
Ponad 90% zakażeń gruźlicą przenosi się drogą oddechową. Chorzy na gruźlicę zakażają się poprzez kaszel, kichanie i wydawanie głośnych dźwięków, co powoduje wydalanie z organizmu kropelek zawierających prątki gruźlicy (w medycynie zwanych mikrokroplami), które są następnie wdychane przez zdrowe osoby.
2 Leczenie chorych na gruźlicę
Leczenie farmakologiczne stanowi podstawę leczenia gruźlicy. W porównaniu z innymi rodzajami zakażeń bakteryjnych, leczenie gruźlicy może trwać dłużej. W przypadku aktywnej gruźlicy płuc leki przeciwgruźlicze należy przyjmować przez co najmniej 6 do 9 miesięcy. Konkretne leki i czas leczenia zależą od wieku pacjenta, ogólnego stanu zdrowia i lekooporności.
W przypadku oporności pacjentów na leki pierwszego rzutu, konieczne jest zastąpienie ich lekami drugiego rzutu. Do najczęściej stosowanych leków w leczeniu nielekoopornej gruźlicy płuc należą izoniazyd (INH), ryfampicyna (RFP), etambutol (EB), pyrazynamid (PZA) i streptomycyna (SM). Te pięć leków nazywa się lekami pierwszego rzutu i są skuteczne u ponad 80% pacjentów z nowo zakażoną gruźlicą płuc.
3 pytania i odpowiedzi na temat gruźlicy
P: Czy gruźlicę można wyleczyć?
A: 90% pacjentów z gruźlicą płuc można wyleczyć, jeśli będą regularnie przyjmować leki i ukończą zaleconą kurację (6-9 miesięcy). O każdej zmianie leczenia powinien decydować lekarz. Nieterminowe przyjmowanie leków i nieukończenie kuracji może łatwo doprowadzić do rozwoju lekooporności gruźlicy. W przypadku wystąpienia lekooporności leczenie się wydłuży, co z łatwością doprowadzi do niepowodzenia.
P: Na co powinni zwracać uwagę chorzy na gruźlicę w trakcie leczenia?
A: Po zdiagnozowaniu gruźlicy należy jak najszybciej rozpocząć regularne leczenie przeciwgruźlicze, stosować się do zaleceń lekarza, przyjmować leki na czas, regularnie się badać i budować pewność siebie. 1. Zadbaj o odpoczynek i odpowiednią dietę; 2. Dbaj o higienę osobistą i zasłaniaj usta i nos ręcznikami papierowymi podczas kaszlu lub kichania; 3. Ogranicz wychodzenie z domu i noś maseczkę, gdy musisz wyjść.
P: Czy gruźlica jest nadal zaraźliwa po wyleczeniu?
A: Po standardowym leczeniu zakaźność pacjentów z gruźlicą płuc zazwyczaj gwałtownie spada. Po kilku tygodniach leczenia liczba bakterii gruźlicy w plwocinie ulega znacznemu zmniejszeniu. Większość pacjentów z niezakaźną gruźlicą płuc kończy cały cykl leczenia zgodnie z zaleconym planem. Po osiągnięciu standardu wyleczenia, w plwocinie nie stwierdza się obecności bakterii gruźlicy, co oznacza, że nie są one już zakaźne.
P: Czy gruźlica jest nadal zaraźliwa po wyleczeniu?
A: Po standardowym leczeniu zakaźność pacjentów z gruźlicą płuc zazwyczaj gwałtownie spada. Po kilku tygodniach leczenia liczba bakterii gruźlicy w plwocinie ulega znacznemu zmniejszeniu. Większość pacjentów z niezakaźną gruźlicą płuc kończy cały cykl leczenia zgodnie z zaleconym planem. Po osiągnięciu standardu wyleczenia, w plwocinie nie stwierdza się obecności bakterii gruźlicy, co oznacza, że nie są one już zakaźne.
Roztwór na gruźlicę
Macro & Micro-Test oferuje następujące produkty:
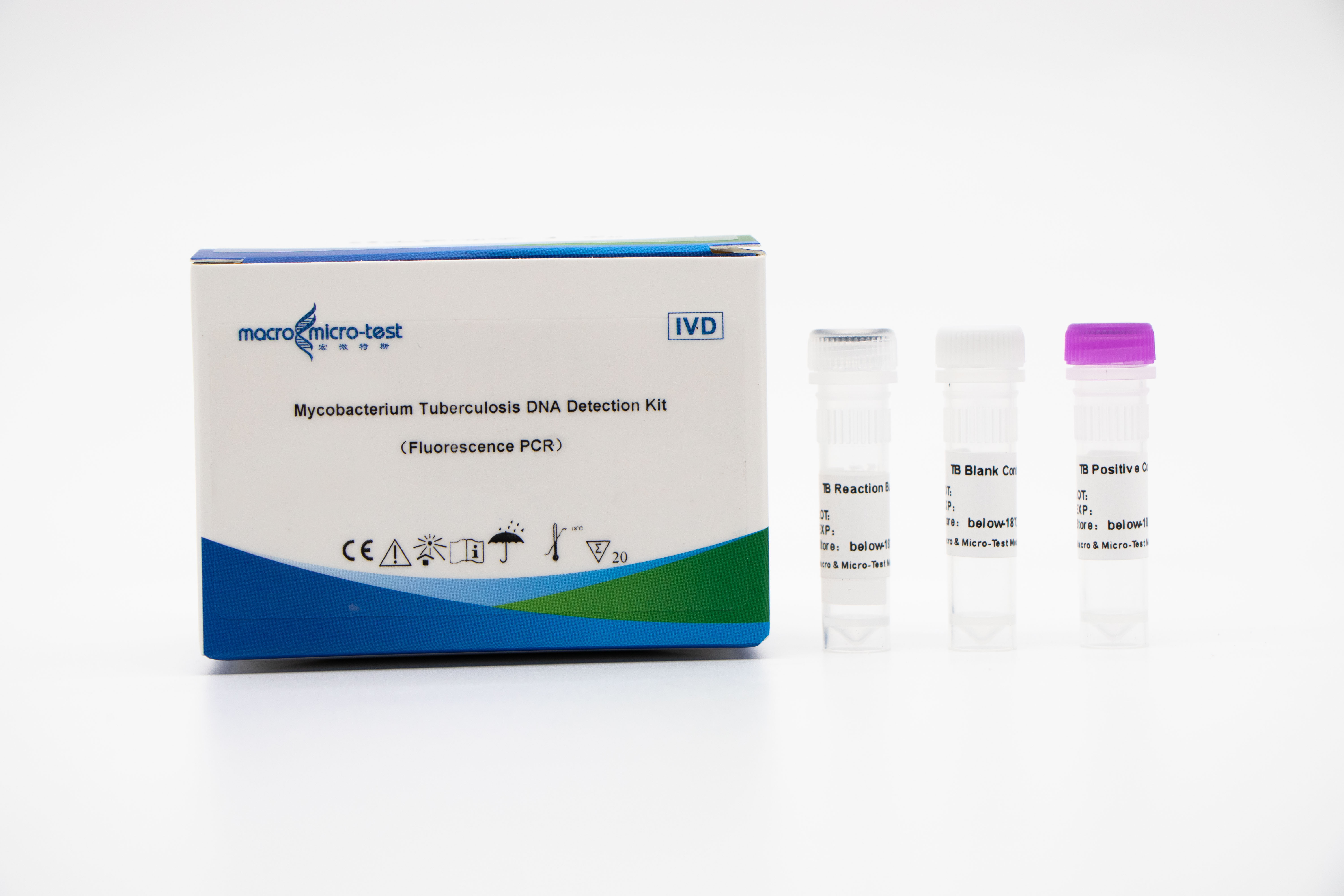
WykrywanieKwas nukleinowy MTB (Mycobacterium tuberculosis)
1. Wprowadzenie do systemu wewnętrznej kontroli jakości pozwala na kompleksowe monitorowanie procesu eksperymentalnego i zagwarantowanie jego jakości.
2. Amplifikację PCR i sondę fluorescencyjną można łączyć.
3. Wysoka czułość: minimalny próg wykrywalności wynosi 1 bakterię/ml.
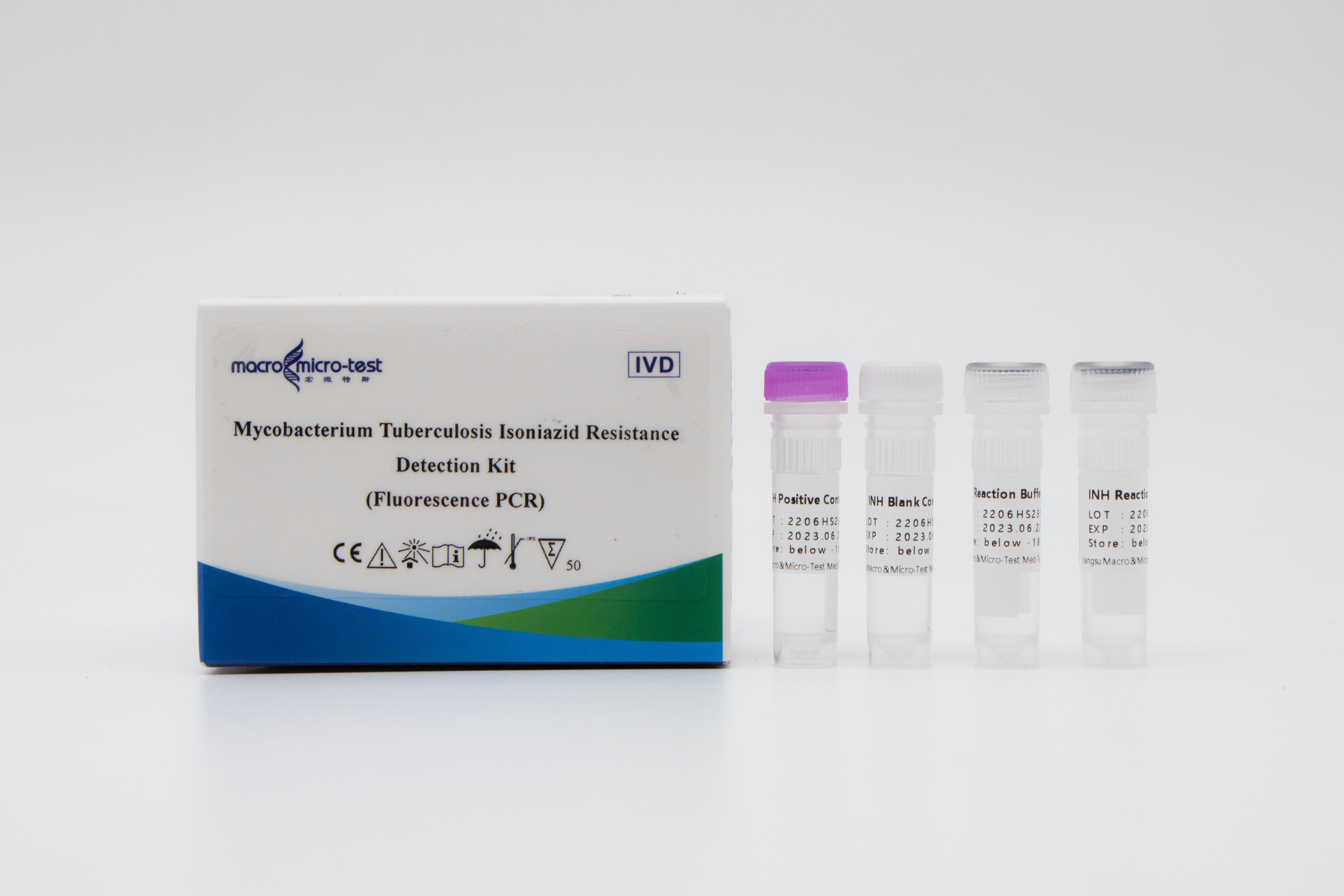
Wykrywanieoporność na izoniazyd w MTB
1. Wprowadzenie do systemu wewnętrznej kontroli jakości pozwala na kompleksowe monitorowanie procesu eksperymentalnego i zagwarantowanie jego jakości.
2. Zastosowano samoudoskonalony system blokowania mutacji i amplifikacji oraz metodę łączenia technologii ARMS z sondą fluorescencyjną.
3. Wysoka czułość: minimalny próg wykrywalności wynosi 1000 bakterii/ml, możliwe jest wykrycie szczepów nierównomiernie opornych na leki, przy czym 1% lub więcej szczepów zmutowanych jest obecnych w organizmie.
4. Wysoka specyficzność: Nie stwierdzono reakcji krzyżowej z mutacjami (511, 516, 526 i 531) czterech miejsc oporności na leki genu rpoB.
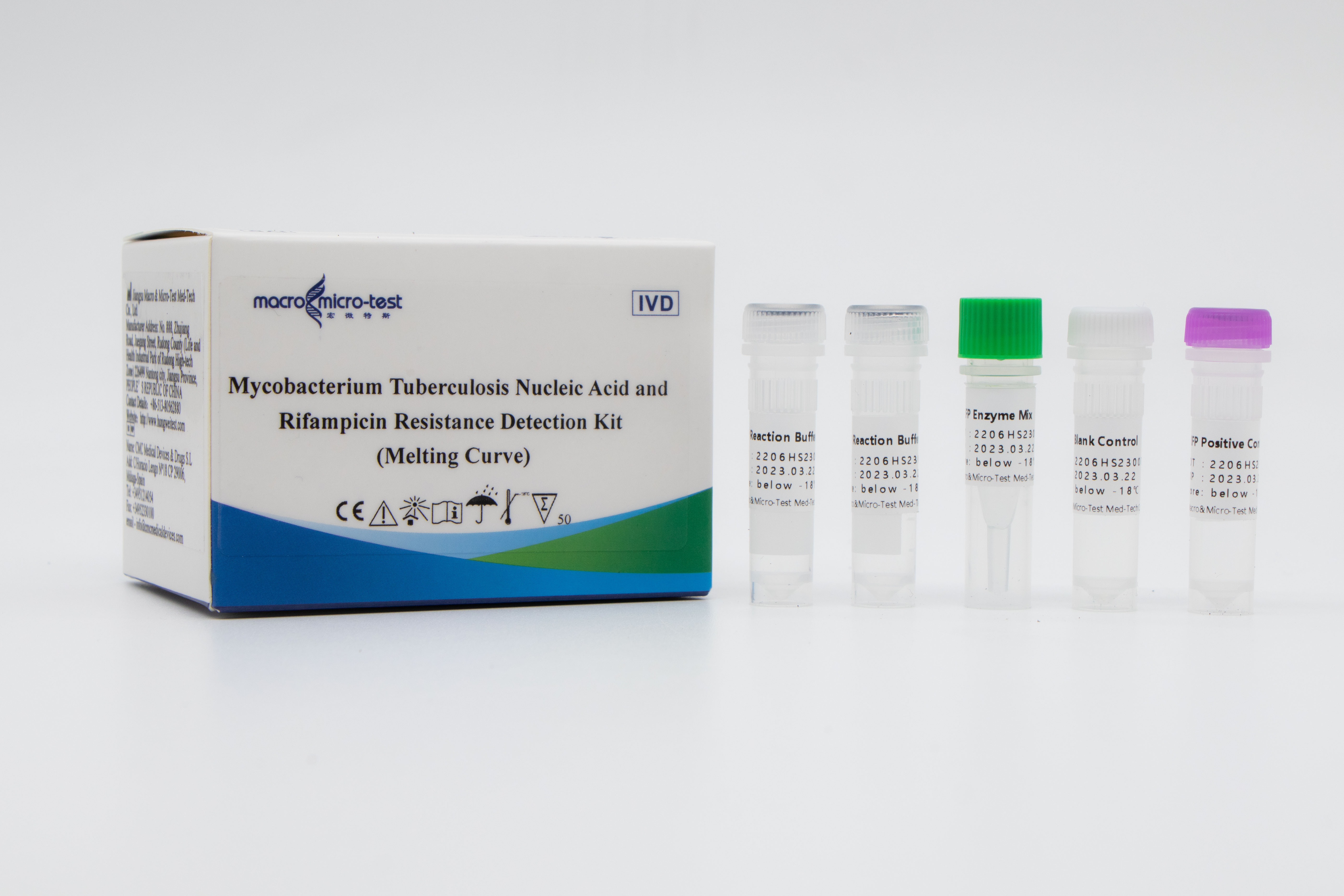
Wykrywanie mutacjiMTB i oporność na ryfampicynę
1. Wprowadzenie do systemu wewnętrznej kontroli jakości pozwala na kompleksowe monitorowanie procesu eksperymentalnego i zagwarantowanie jego jakości.
2. Do wykrywania amplifikacji in vitro zastosowano metodę krzywej topnienia połączoną z zamkniętą sondą fluorescencyjną zawierającą zasady RNA.
3. Wysoka czułość: minimalny próg wykrywalności wynosi 50 bakterii/ml.
4. Wysoka specyficzność: brak reakcji krzyżowej z genomem ludzkim, innymi prątkami gruźlicy niegruźliczymi i patogenami zapalenia płuc; Wykryto miejsca mutacji innych genów oporności na leki dzikiego typu prątka gruźlicy, takich jak katG 315G>C\A i InhA -15 C>T, a wyniki nie wykazały reakcji krzyżowej.
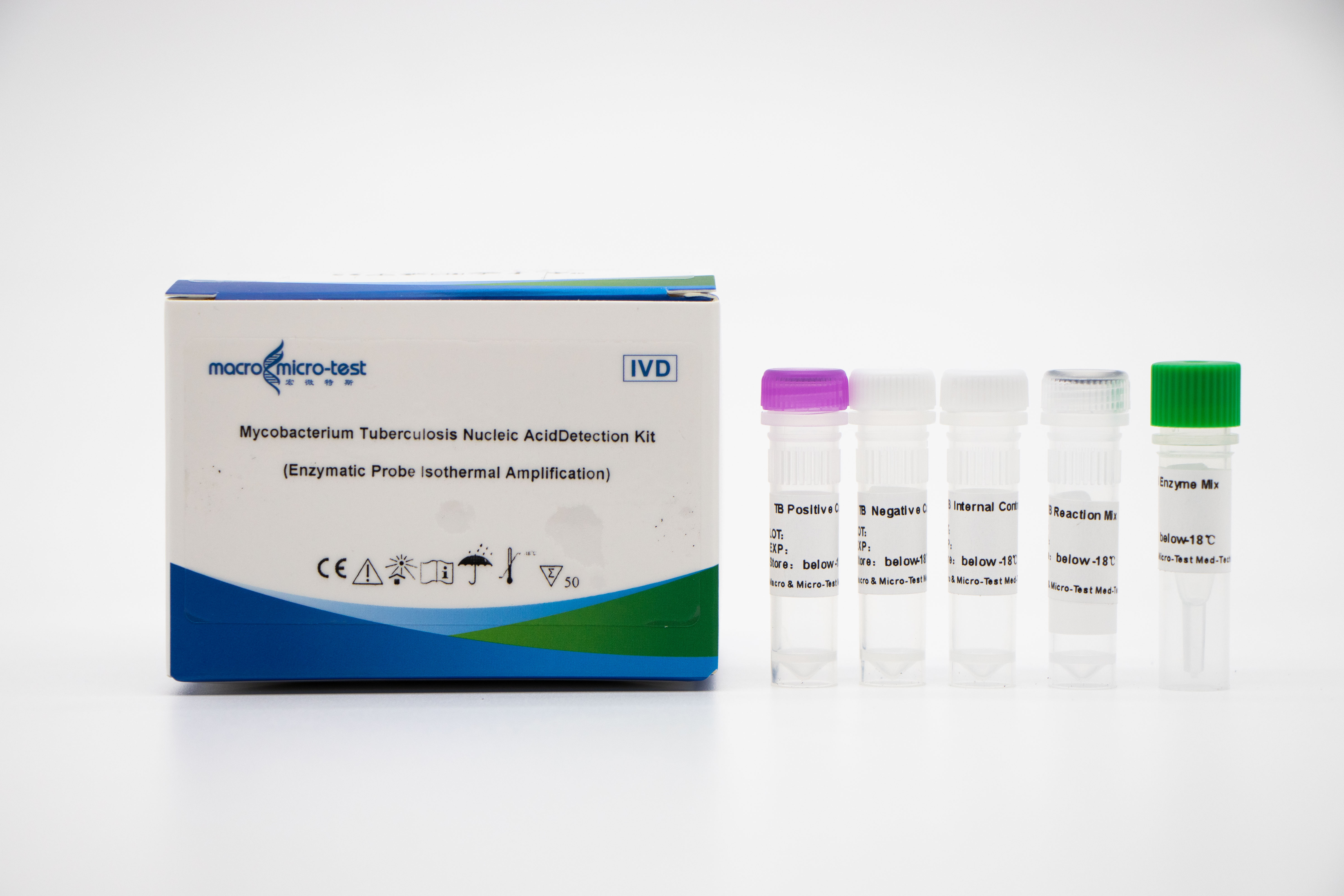
Wykrywanie kwasu nukleinowego MTB (EPIA)
1. Wprowadzenie do systemu wewnętrznej kontroli jakości pozwala na kompleksowe monitorowanie procesu eksperymentalnego i zagwarantowanie jego jakości.
2. Zastosowano metodę amplifikacji w stałej temperaturze za pomocą sondy trawiennej enzymatycznej, a czas detekcji jest krótki, a wynik detekcji można uzyskać w ciągu 30 minut.
3. W połączeniu z czynnikiem uwalniającym próbki Macro & Micro-Test oraz analizatorem amplifikacji kwasów nukleinowych w stałej temperaturze Macro & Micro-Test jest łatwy w obsłudze i nadaje się do różnych zastosowań.
4. Wysoka czułość: minimalny limit wykrywalności wynosi 1000 kopii/ml.
5. Wysoka specyficzność: Nie występują reakcje krzyżowe z innymi prątkami z kompleksu prątków niegruźliczych (takimi jak Mycobacterium kansas, Mycobacterium Sukarnica, Mycobacterium marinum itp.) i innymi patogenami (takimi jak Streptococcus pneumoniae, Haemophilus influenzae, Escherichia coli itp.).
Czas publikacji: 22 marca 2024 r.